ในช่วงการระบาดใหญ่ของโคโรนาไวรัส (โควิด-19) ทั่วโลก เราควรให้ความรู้ด้านการพยาบาลแก่คนทั่วไปในประเทศด้อยพัฒนาและภูมิภาคที่ไม่มีการเข้าถึงทรัพยากรทางการแพทย์ เพื่อเพิ่มอัตราการรอดชีวิต
คู่มือนี้เป็นแนวทางชั่วคราว โปรดอย่าอ้างอิงหากคุณสามารถขอความช่วยเหลือจากองค์กรทางการแพทย์ได้
1.แปล
คู่มือนี้จำเป็นต้องแปลเป็นภาษาต่างๆ เอกสารนี้ได้รับการแปลด้วยเครื่อง
2.การพิสูจน์อักษร
หวังว่าผู้เชี่ยวชาญจำนวนมากขึ้นจะชี้ให้เห็นถึงความไร้เหตุผลในคู่มือนี้ และเพิ่มแผนการปฏิบัติการเพิ่มเติม
3.ติดต่อเรา
บทความนี้ได้รับการแปลโดยคอมพิวเตอร์และยังไม่ได้รับการยืนยัน หากมีข้อผิดพลาดประการใดโปรดติดต่อเรา
Email:care@lienteh.net
สำหรับพื้นที่ที่ไม่มีเงื่อนไขทางเทคนิค ส่วนใหญ่ขึ้นอยู่กับลักษณะดังต่อไปนี้เพื่อตรวจสอบว่าติดเชื้อ COVID-19:
ทุกกลุ่มอายุควรพิจารณาว่าจะติดเชื้อ COVID-19 หรือไม่ หากมีไข้และ/หรือไอ ร่วมกับมีอาการหายใจลำบากหรือหายใจลำบาก เจ็บหน้าอก หรือแน่นหน้าอก หรือไม่สามารถพูดหรือกระทำการใดๆ ได้
1.อาการที่พบบ่อยที่สุดของ covid-19 คือ มีไข้ และ/หรือ อาการทางระบบทางเดินหายใจ ได้แก่
2.อาการอื่นๆ ที่พบได้น้อยอื่นๆ ที่อาจส่งผลต่อผู้ป่วยบางราย ได้แก่:
3.อาการของโรคโควิด-19 ที่รุนแรง ได้แก่
4.อาการอื่นๆ ที่พบได้น้อยคือ:
5.ภาวะแทรกซ้อนทางระบบประสาทที่รุนแรงและหายากมากขึ้น เช่น:
1.หายใจถี่ (อัตราการหายใจเพิ่มขึ้น, หายใจลำบาก, เริ่มช่วยหายใจ)
อัตราการหายใจ (RR): อัตราการหายใจปกติของผู้ใหญ่คือ 16 ~ 20 ครั้ง / นาที และเด็ก 30 ~ 40 ครั้ง / นาที อัตราการหายใจของเด็กลดลงถึงระดับผู้ใหญ่ตามอายุ RR ถูกวัดโดยการนับไพ่
ผู้ใหญ่ (อายุมากกว่า 14 ปี): หายใจถี่ RR ≥ 30 ครั้ง / นาที
เด็ก (อายุต่ำกว่า 14 ปี): หายใจถี่
2.มีไข้สูงติดต่อกันเกิน 3 วัน
ผู้ป่วย Covid-19 ที่ได้รับการดูแลที่บ้านควรแยกกันในห้องแยก หากไม่สามารถทำได้ ให้รักษาระยะห่างจากผู้ป่วยอย่างน้อย 1 เมตร (หากไม่มีห้องแยก สามารถติดตั้งห้องแยกชั่วคราวด้วยผ้าพลาสติกได้)
ห้ามผู้เยี่ยมชมเข้าบ้าน ผู้ป่วยและบุคคลอื่นในห้องเดียวกันควรสวมหน้ากากอนามัย
ห้องแยกผู้ป่วยและพื้นที่ส่วนกลางจะต้องมีการระบายอากาศที่ดีและหน้าต่างจะต้องเปิดเมื่อปลอดภัย
ลองเลือกห้องที่ตรงตามเงื่อนไขต่อไปนี้เป็นห้องแยก:
แม้ว่าจะเป็นการยากที่จะตั้งค่าห้องแรงดันลบที่บ้าน แต่ก็สามารถตั้งค่าห้องแยกที่มีไอเสียตามทิศทางได้
การแยกบัฟเฟอร์อากาศขาเข้า:
ห้องบัฟเฟอร์อากาศขนาดเล็กจะต้องตั้งไว้ที่ทางเข้าห้องแยกด้วยผ้าพลาสติกหรือวัสดุที่มีความหนาแน่นสูงอื่น ๆ และผ้ากั้น "Π" จะต้องปิดสนิทจากหลังคาถึงพื้น เมื่อพยาบาลเข้าและออก ขั้นแรกให้เปิดม่านประตูชั้นแรก วางม่านประตูชั้นแรกลง จากนั้นเปิดม่านประตูชั้นที่สองเพื่อชะลอการไหลของอากาศเมื่อเข้าและออก พื้นที่กันชนยังทำหน้าที่เป็นพื้นที่ขนถ่ายอุปกรณ์ป้องกันสำหรับเจ้าหน้าที่พยาบาล การวางไม้แขวนเสื้อ ตู้เก็บน้ำยาฆ่าเชื้อ และอ่างล้างหน้า
แผ่นทางเข้าประตู:
ปูแผ่นที่ดูดซับของเหลวได้บนพื้นห้องบัฟเฟอร์อากาศ ซึ่งสามารถทำจากผ้าฝ้าย/ป่านและวัสดุอื่นๆ คุณสามารถฉีด “คลอรีนที่มีสารฆ่าเชื้อ” (อ้างอิง: การฆ่าเชื้อในสิ่งแวดล้อม) บนแผ่นรองเพื่อช่วยฆ่าเชื้อที่พื้นรองเท้า
เพิ่มห้องบัฟเฟอร์ที่ประตูห้องน้ำ:
หากคุณอาศัยอยู่ในอาคารที่มีผู้ป่วยมงกุฎรายใหม่ ให้จัดห้องกั้นที่ประตูห้องน้ำ และสวมหน้ากากเมื่อเข้าห้องน้ำ นอกจากนี้ แจ้งผู้พักอาศัยทั้งอาคารให้ดำเนินการด้วย
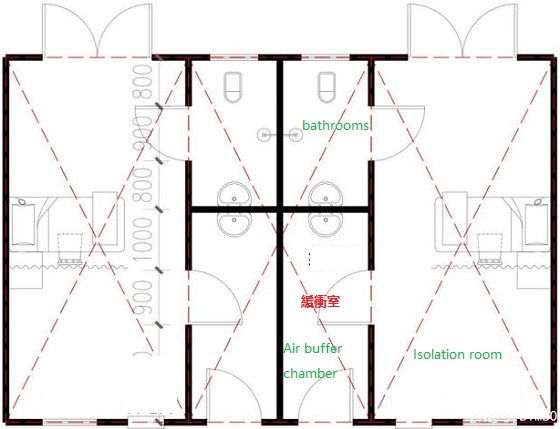
ห้องบัฟเฟอร์ชั่วคราวทำจากผ้าที่มีความหนาแน่นสูง(Temporary buffer chamber made of high density fabric)
การระบายอากาศตามทิศทางของพัดลมไฟฟ้า:
หาพัดลมไฟฟ้าตั้งโต๊ะสำหรับใช้ในครัวเรือนเป็นพัดลมดูดอากาศ ถอดกระจกหน้าต่างตามแนวทแยงมุม / ใต้ประตู ต่อพัดลมเข้ากับหน้าต่าง หันหน้าไปทางหน้าต่าง (ด้านที่มีลมแรง) ปิดผนึกหน้าต่างไอเสียด้วยกาวใสหรือวัสดุที่คล้ายกัน เปิดเครื่อง กำลังพัดลมและปรับเข้าเกียร์ที่ช้าที่สุด
ไอเสียทิศทางท่อแคบ:
หากไม่มีพัดลมไฟฟ้า อุปกรณ์ไอเสียแบบมีทิศทางสามารถทำได้โดยใช้เอฟเฟกต์ท่อแคบ ดังแสดงในรูปต่อไปนี้: nped ทำจากขวดโค้กเสียและกระดาษแข็ง ช่องเปิดท่อขนาดเล็กคือช่องระบายอากาศ และช่องเปิดท่อขนาดเล็กหันออกไปทางหน้าต่าง ถ้าเป็นไปได้ สามารถสร้าง nped ได้ 2 อัน โดยมีช่องลมเข้าจากหน้าต่างที่อยู่เหนือลมและช่องลมออกจากช่องลมด้านล่าง เพื่อเร่งการไหลของอากาศในห้องแยก ในพื้นที่เขตร้อน nped ยังช่วยลดอุณหภูมิในห้องได้อีกด้วย

อุปกรณ์ท่อไอเสียท่อแคบ(Narrow pipe exhaust device,NPED)
ผู้ป่วยโควิด-19 ที่ได้รับการดูแลที่บ้านควรแยกไว้ต่างหาก ควรแยกผู้ที่มีอาการออกอย่างน้อย 10 วันหลังจากวันแรกที่มีอาการจนกว่าโรคจะหายขาด จากนั้นให้แยกผู้ป่วยออกไปอีก 3 วันหลังจากสิ้นสุดอาการ เกณฑ์การสิ้นสุดการแยก:
หากมีอุปกรณ์เทคโนโลยีทางการแพทย์:
1.เจ้าหน้าที่พยาบาล:
จัดตั้งเจ้าหน้าที่พยาบาลอิสระที่ติดต่อได้เฉพาะผู้ป่วยเท่านั้น ถ้าเป็นไปได้ ให้จำกัดจำนวนเจ้าหน้าที่พยาบาลไว้เฉพาะคนที่ไม่มีโรคพื้นฐาน
2.ของใช้จำเป็นในชีวิตประจำวันของผู้ป่วย:
ผู้ป่วยเตรียมชุดจาน ตะเกียบ ถ้วย หม้อ และเครื่องนอนแยกกัน อาหารของผู้ป่วยสามารถใช้ได้โดยผู้ป่วยเท่านั้นและทำความสะอาดแยกต่างหาก หากไม่มีคลอรีนที่มีสารฆ่าเชื้อ ให้ใช้หม้อแยกต่างหากเป็นหม้อฆ่าเชื้อ แล้วต้มสิ่งจำเป็นในชีวิตประจำวันเหล่านี้ด้วยน้ำเดือด
3.วิธีการต้มฆ่าเชื้อ:
สิ่งจำเป็นในชีวิตประจำวันของผู้ป่วยควรต้มด้วยน้ำเดือด 100 ℃เป็นเวลา 10 นาที (นาที) วิธีนี้ใช้สำหรับฆ่าเชื้อเครื่องมือผ่าตัดทั่วไป ท่อยางและหลอดฉีดยา น้ำดื่ม และเครื่องใช้บนโต๊ะอาหาร
1.อุปกรณ์ป้องกัน
เจ้าหน้าที่พยาบาลต้องสวมอุปกรณ์ป้องกันดังต่อไปนี้เมื่อเข้าสู่พื้นที่แยก:
เมื่อนำรูปแบบอื่นมาใช้ ให้ห่อถุงมือ เสื้อกันฝน กระเป๋ารองเท้า ฯลฯ ทั้งหมดด้วยเทปใสโดยไม่เว้นช่องว่าง
2.ลำดับการสวมใส่
เมื่อพยาบาลและผู้ป่วยอยู่ในห้องเดียวกัน ห้ามสัมผัสใบหน้าตลอดกระบวนการ หลังจากออกจากห้องแล้ว ให้ทิ้งหน้ากากอนามัยและล้างมือ
3.ลำดับการขนถ่าย
เขตกันชนใช้เป็นพื้นที่ขนถ่าย ถังพลาสติกพิเศษสองถังพร้อมฝาปิดถูกจัดเตรียมไว้ในบริเวณขนถ่าย สำหรับอุปกรณ์ป้องกันที่ไม่ได้บรรจุ ถังหนึ่งถังสำหรับอุปกรณ์แบบใช้แล้วทิ้งและอีกถังหนึ่งสำหรับอุปกรณ์ที่ใช้ซ้ำได้
ของเสียทางการแพทย์ที่ใช้แล้วทิ้งต้องการเทคโนโลยีการฆ่าเชื้อด้วยไอน้ำที่อุณหภูมิสูง มักจะวางในกล่องสแตนเลสพิเศษ ผลักเข้าไปในตู้ฆ่าเชื้อที่อุณหภูมิสูง และฆ่าเชื้อเป็นเวลา 45 นาทีภายใต้แรงดัน 220 kPa และอุณหภูมิสูงและความดันสูง 134 ℃ หมวกกันน็อค แว่นตา และอุปกรณ์อื่น ๆ จะต้องแช่และทำความสะอาดด้วยคลอรีนที่มีสารฆ่าเชื้อ (1000 มก. / ล.) และเช็ดให้แห้งก่อนใช้งาน
ทางเลือกอื่น: ถุงพลาสติกที่ใช้แล้วทิ้งจะต้องเผาในเตาอั้งโล่พิเศษ อุปกรณ์ป้องกันแบบใช้ซ้ำได้จะต้องต้มในหม้อพิเศษเป็นเวลา 45 นาที สำหรับอุปกรณ์ เช่น หมวกกันน็อคที่ไม่สามารถต้มได้ ให้ฉีดสเปรย์แอลกอฮอล์ฆ่าเชื้อแล้วนำไปตากแดดเป็นเวลา 45 นาที
1.หลอดอัลตราไวโอเลต (ถ้ามี)
การฆ่าเชื้อในสิ่งแวดล้อม: ระยะทางที่มีประสิทธิภาพต้องไม่เกิน 2M และเวลาจะเป็น 30-60 นาที เริ่มจับเวลาตั้งแต่ 5-7 นาทีหลังจากเปิดหลอดไฟ เนื่องจากต้องอุ่นหลอดไฟก่อน และต้องใช้เวลาช่วงหนึ่งในการแตกตัวเป็นไอออนออกซิเจนในอากาศเพื่อผลิตโอโซน
การฆ่าเชื้อบทความ: เวลาในการฉายรังสีคือ 20-30 นาทีที่ระยะ 25-60 ซม. ที่มีประสิทธิภาพ
2.คลอรีนที่มีสารฆ่าเชื้อ
น้ำยาฆ่าเชื้อคลอรีน ได้แก่ :
ขอบเขตการใช้งาน:
1.เทอร์โมมิเตอร์ เครื่องวัดความดันโลหิต ถังออกซิเจน และอุปกรณ์อื่นๆ (ถ้ามี)
2.สิ่งจำเป็นในชีวิตประจำวันสำหรับผู้ป่วย
1) ของเสียของผู้ป่วย เช่น กระดาษทิชชู่ ควรใส่ในถุงปิดก่อนทิ้ง (ถังขยะพิเศษและถุงพลาสติกใช้แล้วทิ้ง หมายถึง การฆ่าเชื้อ)
2) ชุดอาหารพิเศษสำหรับผู้ป่วย: จาน ถ้วย เครื่องใช้บนโต๊ะอาหาร ฯลฯ จะต้องผ่านการฆ่าเชื้อด้วยวิธีต่อไปนี้:
3) เครื่องนอนและเครื่องใช้ในห้องน้ำ
ผ้าขนหนู ผ้าปูที่นอน ผ้าปูที่นอน และผ้าอื่นๆ จะต้องแช่ในสารฆ่าเชื้อที่มีความเข้มข้นของคลอรีนที่มีประสิทธิภาพ 500 มก. / ล. เป็นเวลา 30 นาที หลังจากการฆ่าเชื้อ ให้ล้างสารฆ่าเชื้อที่เหลือด้วยน้ำสะอาด
4) อุจจาระของผู้ป่วย
ต้องใช้ถังพิเศษในการบรรทุก และห้ามปล่อยลงท่อระบายน้ำโดยตรง
3.ในห้องโดดเดี่ยว
พื้นผิวที่ผู้ป่วยสัมผัสบ่อยควรทำความสะอาดและฆ่าเชื้ออย่างน้อยทุกวัน
4.หากมีคลอรีนที่มีสารฆ่าเชื้อไม่เพียงพอ
ทางเลือก:
หากไม่มีระบบสาธารณสุขในท้องถิ่นจัดการกับของเสียดังกล่าว เตรียมกล่องหรือขุดบ่อ (เก็บให้ห่างจากแหล่งน้ำ) เตรียมชั้นแยกฆ่าเชื้อไว้ข้างใน ใส่ของเสียที่บำบัดแล้วลงในกล่อง ปิดกล่อง หรือ ฝังไว้ในหลุม
โครงสร้างมีดังนี้:
หากมีศพของเหยื่อผู้เคราะห์ร้ายอยู่ในพื้นที่ จะต้องเข้ารับการบำบัดที่จุดเกิดเหตุ เผาหรือฝังตามวิธีข้างต้น
ในกรณีที่ไม่มีอุปกรณ์ทางการแพทย์พิเศษที่บ้าน หลักการพยาบาลมีดังนี้:
1.ส่วนที่เหลือของเตียง: ผู้ป่วยกำลังพักผ่อนในห้องแยก
2.มั่นใจในคุณค่าทางโภชนาการและความชื้น
3.การตรวจจับอุณหภูมิ: ช่วงอุณหภูมิปกติคือ 36°2 ~ 37°3
รายการยาที่ให้ไว้ด้านล่าง ซึ่งรวมถึงแต่ไม่จำกัดเพียงการอนุมัติและรายการยาทางคลินิกของหน่วยงานกำกับดูแลทางการแพทย์ในท้องถิ่นในสหรัฐอเมริกา สหภาพยุโรป จีน ญี่ปุ่น และอินเดีย อาจไม่ได้รับการอนุมัติในท้องถิ่นหรือไม่สามารถรับยาได้ ดังนั้น รายการต่อไปนี้ใช้สำหรับอ้างอิงเท่านั้น
ไม่แนะนำให้ใช้ยาต้านไวรัสมากกว่าสามตัวพร้อมกัน ในกรณีของพิษและผลข้างเคียงที่ทนไม่ได้ ควรหยุดใช้ยาที่เกี่ยวข้อง สำหรับการรักษาผู้ป่วยที่ตั้งครรภ์และผู้ป่วยที่คลอดบุตร เราควรพิจารณาจำนวนสัปดาห์ของการตั้งครรภ์ เลือกยาที่มีผลกระทบต่อทารกในครรภ์น้อยที่สุด และพิจารณาว่าจะรักษาหลังจากสิ้นสุดการตั้งครรภ์หรือไม่ และแจ้งให้ทราบ
[1-6] ต่อไปนี้คือยาต้านไวรัสที่ออกสู่ตลาดมาหลายปีแล้วด้วยราคาและความสามารถในการเข้าถึงที่ค่อนข้างสูง:
1、 อินเตอร์เฟอรอน-อัลฟา( Interferon-alpha,IFN-α)
สำหรับผู้ใหญ่ ครั้งละ 5 ล้าน U หรือเทียบเท่า เติมน้ำปราศจากเชื้อ 2 มล. สำหรับฉีดวันละสองครั้ง สูดดมเป็นละออง และระยะเวลาการรักษาต้องไม่เกิน 10 วัน
2、Ribavirin+IFN-α(The dose is the same as above,ขนาดยาเท่ากับด้านบน)
Ribavirin ผู้ใหญ่ 500 มก. / ครั้ง, ฉีดเข้าเส้นเลือดดำ 2 ถึง 3 ครั้งต่อวัน, หลักสูตรการรักษาไม่เกิน 10 วัน;
3、ไรบาวิริน+โลปินาเวียร์/ริโทนาเวียร์(Ribavirin+Lopinavir/Ritonavir)
Lopinavir/ritonavir ผู้ใหญ่ 200 มก./50 มก./แคปซูล ครั้งละ 2 แคปซูล วันละสองครั้ง
ใช้ร่วมกัน: ribavirin 500 มก. / ครั้งสำหรับผู้ใหญ่, ฉีดเข้าเส้นเลือดดำ 2 ถึง 3 ครั้งต่อวันและระยะเวลาการรักษาไม่เกิน 10 วัน;
4、คลอโรควิน ฟอสเฟต(Chloroquine Phosphate)
สำหรับผู้ใหญ่อายุ 18 ~ 65 สำหรับผู้ที่มีน้ำหนักมากกว่า 50 กก. ครั้งละ 500 มก. วันละสองครั้งเป็นเวลา 7 วัน ถ้าน้ำหนักตัวน้อยกว่า 50 กก. 500 มก. แต่ละครั้งในวันแรกและวันที่สอง วันละสองครั้ง 500 มก. แต่ละครั้งในวันที่สามถึงเจ็ด วันละครั้ง;
5、อาร์บิดอล(Arbidol)
ผู้ใหญ่ 200 มก. วันละ 3 ครั้ง ระยะเวลาการรักษาไม่เกิน 10 วัน
6、อะซิโทรมัยซิน(Azithromycin)
เมื่อวันที่ 19 มีนาคม 2020 ทีมงานของ Didier raoulta นักวิทยาศาสตร์ชาวฝรั่งเศส ได้รับการยอมรับจากวารสารวิทยาศาสตร์ International Journal of antimicrobial agents ที่มีการตรวจสอบโดยเพื่อน ผลการวิจัยทางคลินิกที่ตีพิมพ์พบว่า hydroxychloroquine sulfate มีผลอย่างมากต่อผู้ป่วย covid-2019
ในการทดลองทางคลินิกที่มีผู้ป่วยติดเชื้อ covid-2019 จำนวน 36 ราย (ไม่มีอาการ, 22 อาการของการติดเชื้อทางเดินหายใจส่วนบนและ 8 อาการของการติดเชื้อทางเดินหายใจส่วนล่าง) อัตราติดลบของไวรัส nasopharyngeal swab ในผู้ป่วยวันที่ 6: 100% ได้รับการรักษาด้วย ไฮดรอกซีคลอโรควินและ Azithromycin; 57.1% ของผู้ป่วยได้รับยาไฮดรอกซีคลอโรควินเพียงอย่างเดียว กลุ่มควบคุมเท่ากับ 12.5% (P <0.001) และประสิทธิภาพของยาในผู้ป่วยตามอาการมีนัยสำคัญมากกว่ากลุ่มผู้ป่วยที่ไม่มีอาการ
การปรับปรุงครั้งใหญ่ที่สุดของการทดลองทางคลินิกครั้งนี้และการทดลองก่อนหน้านี้คือ พบว่าประสิทธิภาพในการกำจัดไวรัสนั้นสูงขึ้นอย่างมีนัยสำคัญเมื่อรวมกับยาปฏิชีวนะอะซิโธรมัยซินจาก macrocyclic lipid แม้จะเปลี่ยนเป็นลบในวันที่สามหลังจากการลงทะเบียน และกลายเป็นลบอย่างสมบูรณ์ในวันที่หก ซึ่งสั้นกว่าเวลาที่รายงานในวรรณคดีครั้งก่อนมาก (covid-19 เวลาเฉลี่ยของไวรัสกลายเป็นลบในผู้ป่วยชาวจีนคือ 20 วัน , ระยะเวลาที่ยาวที่สุดคือ 37 วัน)
รายการต่อไปนี้ [7-12] เป็นรายการยาที่ค่อนข้างใหม่ที่พัฒนาขึ้นสำหรับการรักษาโรคติดเชื้อ COVID-19 โดยเฉพาะ [7-11] ส่วนใหญ่เป็นสารชีวภาพและยาเตรียมฉีด พวกเขามักจะต้องการการขนส่งและการเก็บรักษาโซ่เย็น 12 การเตรียมช่องปากสามารถขนส่งและเก็บไว้ที่อุณหภูมิห้อง
7、Ronapreve(Casirivimab&Imdevimab,คาซิริวิแมบ&อิมเดวิแมบ) การรักษา&PEP(Treatment&PEP)
Casirivimab & imdevimab เรียกว่า regen-cov ในสหรัฐอเมริกาและ ronapreve ในประเทศและภูมิภาคอื่น ๆ
เมื่อวันที่ 20 กรกฎาคม พ.ศ. 2564 MHLW ได้อนุมัติให้ Ronapreve รักษาผู้ป่วยที่ติดเชื้อ COVID-19 เล็กน้อยถึงปานกลางโดยการให้ยาทางหลอดเลือดดำ
เมื่อวันที่ 30 กรกฎาคม พ.ศ. 2564 FDA ของสหรัฐอเมริกาได้ปรับปรุงการอนุญาตให้ใช้ regen-cov ในกรณีฉุกเฉิน (EUA) สำหรับการบำบัดด้วยแอนติบอดี covid-19 ค็อกเทล: ผู้ที่มีความเสี่ยงสูงที่จะเป็นโรค covid-19 ที่รุนแรงได้รับการป้องกันโรคหลังการสัมผัส (PEP) คนเหล่านี้ไม่ได้รับการฉีดวัคซีนครบถ้วนหรือไม่คาดว่าจะสร้างภูมิคุ้มกันที่เพียงพอต่อการฉีดวัคซีนและได้สัมผัสกับผู้ติดเชื้อ sars-cov-2 หรือเนื่องจากการติดเชื้อเกิดขึ้นในสภาพแวดล้อมของสถาบันเดียวกัน (เช่นบ้านพักคนชราหรือเรือนจำ) ความเสี่ยงต่อการสัมผัสกับผู้ติดเชื้อมีสูง
Regen-cov ถูกให้เดือนละครั้งแก่ผู้ที่ต้องการการบริหารซ้ำเนื่องจากการได้รับสารอย่างต่อเนื่อง
8、เรมเดซิเวียร์(Remdesivir):หลังการระบาด ยาตัวใหม่ตัวแรกได้รับการออกแบบมาเป็นพิเศษสำหรับการรักษา COVID-19
Veklury (remdesivir) เวคลูรี (เรมเดซิเวียร์) ถูกคิดค้นโดยสถาบันต้านไวรัสแห่งกิเลียดในสหรัฐอเมริกา Veklury มีฤทธิ์ต้านไวรัสในวงกว้างในสัตว์และในหลอดทดลอง และสามารถต่อสู้กับเชื้อโรคไวรัสใหม่ๆ ได้มากมาย รวมถึงไวรัสอีโบลา ไวรัสซาร์ส ไวรัสมาร์บูร์ก กลุ่มอาการระบบทางเดินหายใจในตะวันออกกลาง และไวรัส SARS-CoV-2 ที่ก่อให้เกิดโรคปอดอักเสบจากไวรัสโคโรนาสายพันธุ์ใหม่
เมื่อวันที่ 8 ตุลาคม 2020 (ตามเวลาสหรัฐฯ) วารสารการแพทย์นิวอิงแลนด์ (NEJM) ตีพิมพ์ผลการศึกษาทางคลินิกระยะที่ 3 องก์-1 ของสถาบันโรคภูมิแพ้และโรคติดเชื้อแห่งชาติ (NIAID) นี่เป็นการทดลองแบบ double-blind ที่ควบคุมด้วยยาหลอกเพื่อศึกษา Gillie's Science ในการพัฒนายาต้านไวรัส Reed Veklury สำหรับผู้ใหญ่ที่เข้ารับการรักษาในโรงพยาบาลด้วยโรคปอดอักเสบจากโคโรนาไวรัสสายพันธุ์ใหม่ที่ไม่รุนแรงหรือรุนแรง บนพื้นฐานของผลลัพธ์เบื้องต้นที่เผยแพร่บน NEJM ในเดือนพฤษภาคม 2020 ผลสุดท้ายของการทดลอง ACTT-1 แสดงให้เห็นว่าในการประเมินผลลัพธ์หลายรายการสำหรับโรคปอดบวม Coronavirus ใหม่ Reed's แสดงให้เห็นถึงประโยชน์ที่สม่ำเสมอและมีนัยสำคัญทางคลินิกเมื่อเทียบกับยาหลอก ผลสุดท้ายของการทดลองแสดงให้เห็นว่าเวลาฟื้นตัวของผู้ป่วยที่ได้รับการรักษาด้วย redcivir นั้นเร็วกว่าที่รายงานไว้ก่อนหน้านี้
มีโรงงานผลิตยาเกือบ 30 แห่งทั่วโลกที่ผลิตเรมเดซิเวียร์เอนกประสงค์
9、Sotrovimab
เดิมชื่อ vir-7831 หรือ gsk4182136 เป็นโมโนโคลนอลแอนติบอดีแบบโดสเดียวที่ต่อต้าน sars-cov-2 โดยมุ่งเป้าไปที่อีพิโทปที่อนุรักษ์ไว้ของโปรตีน "สไปค์" ซึ่งไม่น่าจะกลายพันธุ์เมื่อเวลาผ่านไป (ซึ่งอาจทำให้ดื้อยาได้ยากขึ้น) Sotrovimab ผสมผสานเทคโนโลยี xtend ของ xencor และได้รับการออกแบบมาเพื่อให้มีความเข้มข้นสูงในปอดเพื่อให้แน่ใจว่ามีการแทรกซึมเข้าไปในเนื้อเยื่อทางเดินหายใจที่ได้รับผลกระทบจาก sars-cov-2 อย่างเหมาะสมและมีครึ่งชีวิตที่ยาวนานขึ้น ข้อมูลพรีคลินิกแสดงให้เห็นว่าไม่เพียงแต่ป้องกันไวรัสไม่ให้เข้าสู่เซลล์ที่แข็งแรง แต่ยังกำจัดเซลล์ที่ติดเชื้อด้วย
เมื่อวันที่ 26 พฤษภาคม พ.ศ. 2564 GlaxoSmithKline และเทคโนโลยีชีวภาพ vir ประกาศว่าองค์การอาหารและยาแห่งสหรัฐอเมริกาได้อนุมัติให้ใช้ sotrovimab ในกรณีฉุกเฉิน (EUA) ในการรักษาผู้ป่วยผู้ใหญ่และผู้ป่วยเด็กที่เป็นผู้ป่วยโรคโควิด-19 ในระดับเล็กน้อยถึงปานกลาง (อายุ 12 ปีขึ้นไป น้ำหนักอย่างน้อย 40 กก.) ผู้ป่วยเหล่านี้มีผลตรวจเป็นบวกสำหรับไวรัส sars-cov-2 และมีความเสี่ยงสูงที่จะลุกลามสู่ covid-19 ที่รุนแรง รวมทั้งต้องรักษาตัวในโรงพยาบาลหรือเสียชีวิต
10、Etesevimab (LY-CoV555)
เอเตเซวิแมบเป็นแอนติบอดีที่ปรับสภาพให้เป็นกลางของโมโนโคลนอลของมนุษย์ชนิดลูกผสม มันจับกับโดเมนการจับตัวรับโปรตีนขัดขวางที่พื้นผิว sars-cov-2 ที่มีความสัมพันธ์และความจำเพาะสูง และสามารถปิดกั้นการเชื่อมโยงระหว่างไวรัสและตัวรับที่พื้นผิวเซลล์เจ้าบ้าน ACE2 ได้อย่างมีประสิทธิภาพ ทีมวิจัยและพัฒนาได้แนะนำการกลายพันธุ์ของจุดในแอนติบอดี IgG1 ตามธรรมชาติของมนุษย์เพื่อขจัดผลกระทบที่ไม่พึงประสงค์ เช่น ความเสียหายของเนื้อเยื่อ
11、Bamlanivimab (JS016 or LY-CoV016)
Bamlanivimab เป็นโมโนโคลนอลแอนติบอดี IgG1 ที่ทรงพลังและเป็นกลางต่อโปรตีนขัดขวาง sars-cov-2 การวิจัยและพัฒนามีวัตถุประสงค์เพื่อป้องกันไม่ให้ไวรัสเกาะและเข้าสู่เซลล์ของมนุษย์ เพื่อทำให้ไวรัสเป็นกลางและอาจป้องกันและรักษา covid-19 บัมลานิวิแมบเป็นแอนติบอดีที่ระบุได้จากตัวอย่างเลือดที่เก็บจากผู้ป่วยฟื้นฟูโควิด-19 รายแรกในสหรัฐอเมริกา
เมื่อวันที่ 9 กุมภาพันธ์ พ.ศ. 2564 (ตามเวลาฝั่งตะวันออกของสหรัฐฯ) Eli Lilly และบริษัทต่างๆ ได้ประกาศว่า US FDA ได้ให้การรักษาแบบผสมผสานแอนติบอดีที่เป็นกลาง: bamlanivimab (ly-cov555) 700 มก. และ etesevimab (js016 หรือ ly-cov016) อนุญาตให้ใช้ในกรณีฉุกเฉิน 1400 มก. ( EUA) สำหรับการรักษาผู้ป่วย covid-19 ระดับอ่อนและปานกลางที่มีอายุตั้งแต่ 12 ปีขึ้นไป ที่มีความเสี่ยงสูงที่จะรุนแรงถึงขั้นรุนแรงหรือเข้ารับการรักษาในโรงพยาบาล
Bamlanivimab เพียงอย่างเดียวได้รับอนุญาตในหลายประเทศ ในขณะที่โครงการร่วมของ bamlanivimab และ etesevimab ได้รับอนุญาตให้ใช้ในกรณีฉุกเฉินในสหรัฐอเมริกาและอิตาลี
12、Favipiravir(Oral tablet)ฟาวิพิราเวียร์(ยาเม็ดปาก)
Favipiravir รหัสการวิจัยและพัฒนาฟาวิพิราเวียร์ T-705 พัฒนาโดย FUJIFILM Toyama Chemical Co., Ltd., FFTC ประเทศญี่ปุ่น เป็นยาต้านไวรัสสำหรับรักษาโรคไข้หวัดใหญ่ที่ดื้อยาในญี่ปุ่น กำลังมีการศึกษาเพื่อรักษาโรคติดเชื้อไวรัสชนิดอื่นๆ รวมทั้งไวรัสอีโบลา (ไวรัสอีโบลา), โควิด-19 (SARS-COV-2), ไวรัสลาซา (T-705) และโทยามะ กลุ่มอาการทางเดินหายใจตะวันออกกลาง (mers COV)
ในปี 2020 06 Reed และ Remdesivir (favipiravir) ได้รับการอนุมัติในอินเดียสำหรับการรักษาการติดเชื้อ coronavirus เฉียบพลันรุนแรง (COVID-19)
การรักษาตามปกติสำหรับผู้ใหญ่ที่มียาฟาวิพิราเวียร์คือ 5 วัน 1600 มก. วันละครั้ง วันละสองครั้ง; ตั้งแต่วันที่ 2 ถึงวันที่ 5 600 มก. วันละสองครั้ง
มีโรงงานผลิตยาเกือบ 100 แห่งในโลกที่ผลิตยาฟาวิพิราเวียร์รุ่นทั่วไป
การติดเชื้อ COVID-19 ทำให้ระบบภูมิคุ้มกันของร่างกายโจมตีตัวเอง ทำให้เกิดการอักเสบและอักเสบ ผู้ป่วยจำเป็นต้องใช้ยากดภูมิคุ้มกันเพื่อต่อสู้กับการอักเสบ
1.พลาสมาพักฟื้น(Convalescent plasma)
เหมาะสำหรับผู้ป่วยที่เป็นโรคลุกลามอย่างรวดเร็ว รุนแรง และอันตรายรุนแรง
2.การฉีดเชื้อ covid-19 ของมนุษย์ อิมมูโนโกลบูลิน ทางเส้นเลือด(Intravenously injected covid-19 human immunoglobulin)
สามารถใช้ในกรณีฉุกเฉินสำหรับผู้ป่วยทั่วไปและผู้ป่วยรุนแรงที่มีโรคลุกลามอย่างรวดเร็ว ปริมาณที่แนะนำคือ 20 มล. สำหรับแบบธรรมดาและ 40 มล. สำหรับแบบหนัก ซึ่งสามารถฉีดซ้ำได้วันเว้นวันตามอาการของผู้ป่วยที่ดีขึ้น และจำนวนครั้งทั้งหมดต้องไม่เกิน 5 ครั้ง
3、Actemra (Tocilizumab)โทซิลิซูแมบ
Tocilizumab โทซิลิซูแมบสามารถใช้ได้ในผู้ป่วยที่มีรอยโรคทั้งปอดและผู้ป่วยขั้นรุนแรง และระดับ IL-6 จะเพิ่มขึ้นในห้องปฏิบัติการ การใช้งานเฉพาะ: ปริมาณแรกคือ 4 ~ 8 มก. / กก. ปริมาณที่แนะนำคือ 400 มก. น้ำเกลือปกติ 0.9% เจือจางเป็น 100 มล. และเวลาในการแช่มากกว่า 1 ชั่วโมง สำหรับผู้ที่มีผลการรักษาไม่ดีในครั้งแรก สามารถใช้ได้ 14 ครั้งหลังจากใช้ยาครั้งแรก 12 ชั่วโมง (ขนาดเท่าเดิม) จำนวนการบริหารสะสมสูงสุด 2 เท่า และสูงสุด ปริมาณครั้งเดียวไม่เกิน 800 มก. ให้ความสนใจกับปฏิกิริยาการแพ้. เป็นสิ่งต้องห้ามสำหรับผู้ที่มีการติดเชื้อเช่นวัณโรค
เมื่อวันที่ 6 มิถุนายน พ.ศ. 2564 ปีที่ 25 โรชประกาศว่าองค์การอาหารและยาแห่งสหรัฐอเมริกาได้อนุญาตให้ใช้ตัวยับยั้งตัวรับ IL-6 ทางหลอดเลือดดำ Actemra/RoActemra (tocilizumab) ในกรณีฉุกเฉิน (EUA) ในการรักษาผู้ใหญ่ที่เข้ารับการรักษาในโรงพยาบาลที่ติดเชื้อ COVID-19 (COVID-19) และเด็กอายุ สองและมากกว่า ผู้ป่วยเหล่านี้ได้รับคอร์ติโคสเตียรอยด์ที่เป็นระบบและต้องการการจ่ายออกซิเจนแบบเสริม การช่วยหายใจทางกลที่ไม่รุกรานหรือแบบลุกลาม หรือการเติมออกซิเจนในเยื่อหุ้มเซลล์ภายนอก (ECMO)
4、ALZUMAb(Itolizumab)
Itolizumab เป็นโมโนโคลนอลแอนติบอดีต่อต้าน cd6 IgG1 ที่สร้างภูมิคุ้มกัน ได้รับการอนุมัติให้ออกสู่ตลาดในอินเดียในปี 2556 นอกจากนี้ยังเป็นโมโนโคลนอลแอนติบอดีต่อต้าน cd6 ตัวแรกของโลก
เมื่อวันที่ 2020, 07, 10, Bicon, บริษัทชีวเวชภัณฑ์ของอินเดีย, ประกาศว่าสำนักงานคณะกรรมการยาอินเดีย (DCGI) ได้อนุมัติ ALZUMAb (Itolizumab) 25 มก./5 มล. การเตรียมทางหลอดเลือดดำสำหรับการรักษาโรคความทุกข์ทางเดินหายใจเฉียบพลันระดับปานกลางถึงรุนแรง (ARDS) ที่เกิดจากเชื้อใหม่ โรคปอดบวมจากเชื้อโคโรนาไวรัส (โควิด-19) และรักษาด้วยกลุ่มอาการปล่อยไซโตไคน์ (CRS)
5、Baricitinib (Oral tablet)ยาเม็ดปากเปล่า
Baricitinib เป็นตัวยับยั้ง JAK ซึ่งใช้กันอย่างแพร่หลายในการรักษาโรคอักเสบต่างๆ
เมื่อวันที่ 29 กรกฎาคม พ.ศ. 2564 องค์การอาหารและยาแห่งสหรัฐอเมริกาได้แก้ไขการอนุญาตการใช้ในกรณีฉุกเฉิน (EUA) ของยาบาริซิทินิบ และขณะนี้อนุญาตให้ใช้ยาบาริซิทินิบเพียงอย่างเดียวในการรักษาผู้ใหญ่ที่เข้ารับการรักษาในโรงพยาบาลและผู้ป่วยโรคโควิด-19 ในเด็กที่มีอายุ 2 ปีขึ้นไปซึ่งต้องการออกซิเจนเสริม การช่วยหายใจทางกลที่ไม่รุกล้ำหรือรุกราน หรือการเติมออกซิเจนของเยื่อหุ้มเซลล์ภายนอก (ECMO)
6、Tofacitinib(Oral tablet) ยาเม็ดปากเปล่า
Tofacitinib ซึ่งเป็นสารยับยั้ง JAK ยังไม่ได้รับการอนุมัติหรืออนุญาตให้ใช้รักษาผู้ป่วยโรคโควิด-19
เมื่อวันที่ 30 กรกฎาคม พ.ศ. 2564 ผลของการทดลองทางคลินิกระยะที่ 3 หยุดโควิด (nct04469114) ของสารยับยั้ง JAK แบบรับประทาน tofacitinib ในการรักษาโรคปอดบวม covid-19 ได้ตีพิมพ์ในวารสารการแพทย์นานาชาติ New England Journal of Medicine (NEJM)
ผลการศึกษาพบว่า tofacitinib ลดความเสี่ยงของการเสียชีวิตหรือการหายใจล้มเหลวในผู้ป่วยที่เข้ารับการรักษาในโรงพยาบาลที่ติดเชื้อ covid-19 อย่างมีนัยสำคัญเมื่อเทียบกับยาหลอก
หลักการรักษา: ป้องกันและรักษาภาวะแทรกซ้อน รักษาโรคพื้นฐาน ป้องกันการติดเชื้อทุติยภูมิ และสนับสนุนการทำงานของอวัยวะอย่างทันท่วงที
1.การบำบัดด้วยกลูโคคอร์ติคอยด์: เมทิลเพรดนิโซโลน(Methylprednisolone)
สำหรับผู้ป่วยที่มีดัชนีออกซิเจนลดลง ความก้าวหน้าของการถ่ายภาพอย่างรวดเร็ว และการกระตุ้นการตอบสนองการอักเสบของร่างกายมากเกินไป ควรใช้กลูโคคอร์ติคอยด์ในระยะสั้น (แนะนำโดยทั่วไปเป็นเวลา 3 ~ 5 วัน ไม่เกิน 10 วัน) ปริมาณที่แนะนำเท่ากับ 0.5 ~ 1 มก. / กก. / วันของ methylprednisolone ควรสังเกตว่า glucocorticoids ขนาดใหญ่เนื่องจากฤทธิ์กดภูมิคุ้มกัน อาจทำให้การกวาดล้างของไวรัสล่าช้า
2.เครื่องช่วยหายใจ: ต้องมีการผลิตออกซิเจนและอุปกรณ์ช่วยหายใจ
ครอบครัวทั่วไปส่วนใหญ่ไม่มีอุปกรณ์และเงื่อนไขการกู้ภัยข้างต้น ซึ่งใช้สำหรับอ้างอิงเท่านั้น
หากคุณต้องการใช้เนื้อหาในส่วนนี้และเชื่อว่าผู้ป่วยอยู่ใน "ทะเลทรายแห่งทรัพยากรทางการแพทย์" แล้ว โปรดเชื่อว่าคุณสามารถอยู่รอดได้
เมื่อผู้ป่วยมีไข้สูง (อุณหภูมิสูงกว่า 38.5 °C ) ให้รักษาตามอาการ
1 .Gypsum(ยิปซั่ม)
หากมียิปซั่ม ให้ต้มยิปซั่ม 15 ~ 30g กับน้ำ กรองยิปซั่มออก นำของเหลวออก หนึ่งครั้งในตอนเช้าและอีกครั้งในตอนเย็น (40 นาทีหลังอาหาร) ค่อยๆ ทานเป็นเวลา 3 วัน หากอาการดีขึ้นแต่ไม่หาย ให้รักษาต่อไปในหลักสูตรที่สองของการรักษา
หากผู้ป่วยมีไข้เล็กน้อย ปริมาณยิปซั่มควรน้อย และอาการไข้จะรุนแรง สามารถเพิ่มปริมาณยิปซั่มได้
2 .Radix Bupleuri
ส่วนผสมในพืชบางชนิดสามารถส่งเสริมการขับเหงื่อและลดอุณหภูมิของร่างกายได้ เช่น การดื่มน้ำสารสกัดจาก Radix Bupleuri
3.การระบายความร้อนทางกายภาพ
หากไม่มียาเย็น ให้ใช้ผ้าขนหนูชุบน้ำร้อน (อุณหภูมิของน้ำอยู่ที่ประมาณ 40°C) แล้วเช็ดบริเวณรักแร้ หน้าผาก ฝ่าเท้า ฝ่ามือ และส่วนอื่นๆ ซึ่งจะทำให้ร่างกายเย็นลง
ส่วนประกอบในพืชบางชนิดมีหน้าที่ในการยับยั้งแบคทีเรียและไวรัส สามารถสกัดและถ่ายด้วยของเหลวเพื่อต่อสู้กับแบคทีเรียและไวรัส เช่น
ส่วนประกอบในพืชบางชนิดมีฤทธิ์กดภูมิคุ้มกัน และสามารถสกัดและถ่ายด้วยของเหลวเพื่อต่อสู้กับการอักเสบ เช่น
บดพืชแช่ในน้ำเป็นเวลา 30 นาทีกรองสิ่งสกปรกและนำออก
หากผู้ป่วยมีเสมหะ:
ทางเลือกที่ดีที่สุดคือเข้ารับการรักษาในโรงพยาบาล ประการที่สองคือการซื้อเครื่องกำเนิดออกซิเจนในครัวเรือน สุดท้าย น้ำอิเล็กโทรไลต์ค่อนข้างอันตรายสำหรับผู้ที่ไม่มีความรู้ด้านเทคนิค โดยปกติ อาจเป็นเรื่องยากสำหรับครอบครัวที่จะสร้างออกซิเจนให้เพียงพอ และมาตรฐานความเข้มข้นของออกซิเจนทางการแพทย์ขั้นต่ำสากลนั้นมากกว่า 82%
หากผู้ป่วยป่วยหนัก อย่าลืมสร้างออกซิเจนด้วยตัวเอง โปรดปฏิบัติตามประเด็นทางเทคนิคต่อไปนี้:
สำหรับคู่มือการใช้งานโดยละเอียดยิ่งขึ้น คุณสามารถค้นหาวิดีโอและแบบฝึกหัดเกี่ยวกับออกซิเจนที่สร้างขึ้นเองได้บนอินเทอร์เน็ต

การผลิตออกซิเจนในน้ำด้วยไฟฟ้า(Electrolytic water oxygen production)
หมายเลขเวอร์ชันของเอกสารประกอบด้วยห้าส่วน:
เวอร์ชันภาษาต่างๆ มีดังนี้:
การทำซ้ำเนื้อหา: เนื้อหาของเอกสารจะได้รับการอัปเดตอย่างต่อเนื่องพร้อมกับความคืบหน้าของชุมชนทางการแพทย์